不妊症と不妊治療不妊と不妊治療について
- HOME
- » 不妊症と不妊治療
不妊とは
- 卵巣から成熟した卵子がでてこない
- 健康な精子が十分に作られない
- 腟内に射精された精子が卵管へ行かない
- 卵管采が卵子をピックアップできない
- 卵子と精子が出会っても受精できない
- 子宮に到達した受精卵が内膜へ着床できない
- 「超音波検査」
- 「子宮腟部細胞診」
- 「クラミジア検査」
- 「採血」
- LH(黄体刺激ホルモン) FSH(卵胞刺激ホルモン)
- PRL(プロラクチン)
- E2(エストラジオール) P4(プロゲステロン)
- テストステロン
- 当クリニックでの採血を受けられる方へ
- 「フーナーテスト」
- 「抗精子抗体検査」
- 無排卵周期症
- 黄体機能不全症
- 黄体存続症
- 黄体化無破裂卵胞症候群
- 「両卵管に問題がない」
- 「卵管の通りが軽度に悪い」
- 「両側の卵管に高度の障害がある」
- 卵管造影で、両方に問題の無い方
- 奥様の年齢が若く、より自然の方法で妊娠が期待できる方
- 精液検査で問題の無い方
- 結婚してそれほど年数が経っておらず、自然の性交渉をそれほど取っておられない方
- なるべく自然な方法で妊娠を望んでおられる方
- 1、月経が来た日が月経1日目(D1と数えます)、D3~5が1回目の診察になります。
- 2、2回目の診察は排卵の2~3日前に行います。
- 3、タイミングを取って頂いて約1週間後に診察となります。
- 卵管造影で、少なくとも片方には問題の無い方
- 5~6回のタイミング療法で妊娠できなかった方
- 軽度の男性不妊症の方
- 性交後に子宮内の精子を調べて(フーナーテスト)、運動精子が少ない方
- 軽度に抗精子抗体が上昇している方
- 長期の出張、単身赴任などで御夫婦のタイミングがなかなか取れない方(凍結精子を用います)
- 「胎児の染色体異常」
- 「抗リン脂質抗体症候群」
- 「不育症の検査」
- 「黄体機能不全」
- 「夫婦いずれかの染色体異常(均衡型相互転座など)に起因する胎児の染色体異常」
- 「クラミジア・トラコマティス、淋菌、その他の菌による子宮内感染症」
- 「子宮頚管無力症」
- 「子宮奇形・子宮筋腫・子宮腺筋症」
- 「糖尿病」
- 「甲状腺機能障害(亢進症、低下症)」
- 「遺伝子疾患による流産」
- 「流産後の胎児の検査」
「妊娠を望んでいるのに妊娠しない」
子供が欲しいと望んでいるご夫婦が、避妊せずに通常の性生活をしている場合
約80%のご夫婦は1年以内に、約90%のご夫婦は2年以内に妊娠すると言われています。
妊娠を望みながら、1年あるいは2年たっても妊娠しない場合には、その理由がどこかに存在します。
「10組に1組のご夫婦は子供が授からない」
赤ちゃんが欲しいのに妊娠できないご夫婦は大体全体の10%です。
約10%、10組に1組のご夫婦は不妊症のカップルです。
「不妊の原因は女性側と男性側で50%、50%です」
不妊の原因は女性と男性の双方です。
不妊原因の約半数は男性側にあると言われています。
かならず、ご主人も当クリニックで不妊の検査と治療を受けてください。
「早めに不妊治療の専門クリニックへ受診する」
赤ちゃんを授かるための早道は、不妊治療専門のクリニックへの受診です。
1日も早く赤ちゃんが欲しいと望むご夫婦は不妊治療を専門に扱うセントベビークリニックを受診することが妊娠への近道と言えるでしょう。
「晩婚の方ほど早期受診をおすすめします」
女性は歳をとるほど妊娠能力が低下します。
女性の卵子はその女性と同じく年齢を重ねています。
年齢が高い女性は、なるべく早く当クリニックへ受診されたほうが良いでしょう。
晩婚のご夫婦の場合(特に30代の女性)、結婚後1年で妊娠しない方は、早期受診をおすすめします。
「不妊治療のクリニックを見極めるポイントは、高い生殖補助医療の技術を持っていること」
クリニックの生殖補助医療技術の高さは、一般的な不妊治療にも反映されます。
すぐに体外受精をすすめられるかもしれないと思い、不妊治療の専門のクリニックへの受診にためらいを持っている方がいらっしゃいます。
不妊治療専門のセントベビークリニックは、すぐ高度不妊治療をすすめることはありません。
不妊原因はさまざまですので、一般的な不妊治療で妊娠されるご夫婦も多いです。
これには、的確に排卵時期を予測するといった技術が必要です。
この技術は、多くの体外受精の経験により蓄積された高い不妊治療の技術です。
1日でも早く赤ちゃんが欲しいご夫婦や、年齢の高いご夫婦は不妊治療専門の当クリニックを受診することをおすすめします。
「不妊治療は日々、進歩している」
不妊治療の進歩により、妊娠が不可能だった方も現在は妊娠可能になりました。
不妊治療の方法はこの20年でめざましく進歩しました。
これまで両方の卵管が閉鎖している女性は、妊娠を諦めざるを得ませんでした。
また精子数が非常に少ない男性も、妊娠を諦めざるを得ませんでした。そのような場合でも体外受精、顕微授精の発展により妊娠が可能となりました。
このような技術の進歩が現在でもなされています。
不妊の原因
「不妊の治療はまず検査から」
不妊治療を開始する前に、原因は何かを調べておきましょう。
当クリニックでは、まずは一般的な検査を行います。そこではっきりと原因が判ればそれの治療が最優先となります。
ただし、約30%は原因がはっきりと判らず、それらは最終的に、高度不妊治療を行うことになります。
「妊娠成立のプロセス」
性行為で精子が腟内に射精された後、精子は子宮、卵管を経て、卵子と出会います。
そして受精がおこり、受精卵が誕生します。これが自然妊娠のプロセスです。
受精卵は細胞分裂を繰り返しながら子宮へと移動し、内膜に着床し、妊娠が成立します。
以上のプロセスのどこかに問題がある場合、妊娠が難しくなります。
卵管采が卵子をピックアップ後、受精場所である卵管膨大部へ運ばれない
→卵子の障害
→子宮不妊、受精卵の孵化障害
「女性の不妊の原因はかなり複雑」
女性不妊の原因は排卵、頸管、子宮、卵管などいろいろな不妊の要因が存在します。
女性側の原因のなかで一番多いのは卵管不妊です。
何かが原因で卵管が狭くなったり、閉鎖したり、運動性能の低下により通過障害が起こって妊娠できないでいることがほとんどです。
「子宮内膜症は不妊の原因のひとつです」
内膜は内側を覆って、受精卵を着床させる膜ですが、内側以外のさまざまなところに発生してしまうのが、子宮内膜症です。
内膜はホルモンの影響で、月経のたびに出血します。
さまざまなところに飛び火した内膜は月経のたびに出血を繰り返し、月経痛や性交痛が起こり、また、不妊の原因となります。
子宮内膜症は30代に多いのですが、特徴的な症状は月経痛です。月経痛がひどいときは早めに当クリニックでの検査をおすすめします。
「クラミジア感染症は不妊の原因となります」
女性の不妊原因の中で最も多い卵管不妊の場合、大半は性感染症による感染が現在または過去にあったと考えられます。
なかでも、最近増えているのがクラミジア感染症です。
男性は、排尿痛などの症状が出てはじめて気づきます。
一方で女性は、ほとんどが無症状です。感染を知らず治療をせずにいるとクラミジア感染がどんどん広がり卵管閉塞となり妊娠できなくなります。
クミジア感染症がファクターによる卵管閉塞は、当クリニックでの体外受精が妊娠への近道となります。
「男性不妊の主な原因」
男性不妊の主な原因は、造精機能障害です。
男性不妊は、人工授精や体外受精、顕微授精などで治療します。
「原因がわからない不妊」
血液・ホルモン・超音波など健康保険でカバーされる検査で原因が判らない不妊です。
最近まで原因不明とされてきた中の妊娠できない理由として、卵管采が卵子を拾い上げられないピックアップ障害、受精した卵の透明帯が硬く、内膜に着床しにくいなどが挙げられます。
卵管采のピックアップ障害は、体外受精で治療し妊娠が可能です。
透明帯が硬く負荷できない場合、受精卵を子宮内に戻す前に、透明帯を薄く削っておく、当クリニックの孵化補助(アシステッド・ハッチング)が有効です。
以上のように、理由がわからないとされていた不妊が最近解明され、適切な不妊治療を受けることで妊娠して赤ちゃんを授かるご夫婦が増えています。
女性の不妊治療の検査項目
当クリニックで初診時に行う不妊の検査
子宮や卵巣を観察します。
超音波検査用の細い器具を腟内に挿入し、超音波画像を解析して、子宮や卵巣の異常がないか調べます。
子宮頸がんの検診です。
へらのような器具で子宮頸部こすり、採取した細胞を観察します。約1週間で結果が出ます。
クラミジアに感染しているかどうかを調べます。
細い綿棒で腟の分泌物を採取して、クラミジアの感染があるかどうか調べます。
約1週間で結果が出ます。
月経の周期に合わせて行う検査
排卵障害が起こっていないかを知るために行います。
LH・FSHは脳の下垂体から分泌されて、卵巣に刺激を与えます。
プロラクチンとはお産の後に母乳を出し、生理を止めます。
これが過剰に出ている場合は、排卵障害になります。
卵巣から分泌される性腺ホルモンであるエストロゲンとプロゲステロンの分泌量を調べます。
テストステロンとは、男性ホルモンの一つです。
女性で過剰に出ている方は、排卵障害のファクターになります。
多嚢胞性卵巣症候群の疑いがある場合に行います。
当クリニックで体外受精の治療を受けられる方は、採血を行うことがあります。
クリニック内での検査は結果が出るまでにしばらく時間がかかります。
クリニック内でお待ちになられても、外出されても問題ございません。
外出される方へ、セントベビークリニック周辺の観光スポットをまとめました。
<札幌市中心部の観光スポット>
精子と子宮頸管粘液の適合性を調べます。
排卵日を推定して、性交後の子宮頸管粘液内の運動精子の数や能力を調べます。
フーナーテストで問題があった場合に調べます。
女性が抗精子抗体を持っていると、精子の動きを抑制してしまい不妊となります。
AMHについて
「AMH(抗ミュラー管ホルモン)とは」
血液中のAMHを測定し、卵巣の反応性を調べます。
以前は卵巣年齢検査と言われていましたが、必ずしも年齢を現しているわけではありません。
あくまで卵巣予備能を知るマーカーです。
「卵巣内に眠る原始卵胞」
卵子は、その女性が胎児だった頃につくられ、原則としてそれ以降作られません。
ですので「女性の年齢=卵子の年齢」と考えられます。
未熟な卵子は、袋に包まれた原始卵胞と呼ばれる状態で、長期間、卵巣内にストックされています。
やがて、原始卵胞の一部が、排卵を目指して成長をはじめますが、そのほとんどの卵胞が閉鎖します。
「AMHは、成長途中の小さな卵胞から出ています」
成長過程の卵胞である前胞状卵胞内の顆粒膜細胞で作られます。
前胞状卵胞が多いと、比例してAMHを出す顆粒膜細胞も多くなり、AMHの値も高くなります。
発育可能な卵胞数は、年齢とともに減少するので、AMHの値も加齢とともに低くなります。
「卵巣の反応性を示すホルモン、AMHとFSH」
卵巣の機能を評価する指標として、血液中のFSHが用いられてきました。
FSHは、下垂体から分泌されます。これは、卵巣の反応性が落ちてくると上昇します。
ただし、月経周期内でも値が大きく変動するためFSHだけで評価するのは、やや困難です。
一方でこのAMHには、多少の変動はあるが月経周期内の値がほぼ一定しているため、卵巣の予備機能をより正確に評価することができる有効な指標として使えます。
30歳以上の方は受けておかれたほうがよいです。
「卵巣の反応性を予測可能」
AMHの値から、誘発剤を使用した場合、発育を開始できる卵胞がどのくらいあるのかを予測できます。刺激の方法を決定する場合にも、参考にできます。
「不妊の治療方針の決定に役立つ」
年齢から予想されるよりもAMHの値が低いと、卵巣機能が早く低下していると考えられる方もいます。
不妊治療には、大別してタイミング法、人工授精、体外受精/顕微授精の3段階の治療から成り立っています。
どの治療法を選択するのが効果的であるのか、どのタイミングでステップアップを考えるべきなのかなど非常に重要な情報となります。
多嚢胞性卵巣症候群の方はAMHがしばしば異常高値となっており、判断には細心の注意が必要となります。
また、AMHの値が低い場合でも、卵子の質が低いと言い切れるわけではありません。
基礎体温について
基礎体温とは
人の体温は、寝ている時が最も低くなります。
ですから、目が覚めてすぐに体温を測定することで運動や歩行などでの体温上昇がなく、その日の本当の体温が測定できます。
女性の基礎体温は、排卵後に黄体ホルモンが作用して0.3℃くらい上昇します。
基本的には、毎日測定しなければなりませんが、それがストレスとなり排卵に問題が生じる方は、毎日の測定でなくても構いません。
基礎体温の異常と不妊
無排卵周期症とは卵が出てきてはいないが、月経が定期的にある状態です。
排卵をしていないので、基礎体温は低温相です。
黄体の働きが悪く、黄体ホルモンの値を血液で調べて、10ng/ml以下であった場合をいいます。
また、基礎体温の高温期が10日以下ない状態も同様です。
これは、さまざまなホルモンの異常が原因で発生します。
妊娠しておらず、基礎体温の高温期が18日以上持続して月経が起きていない状態をいいます。
排卵は起こっていないが、基礎体温は高温期になっている状態です。
腹腔鏡による観察では、卵胞表面に排卵点がない状態もあります。
この場合、基礎体温をつけているだけでは分かりませんので、超音波検査をして分かります。
卵管造影
対象となる患者さま
精子と卵子がめぐり合うためには、卵管がきれいに通っていなければなりません。
まずはタイミング、人工授精からという患者さまは、皆様に受けて頂きます。
通常は、ヨードを使用した造影剤を使用し、レントゲンで撮影します。
一般的に、患者さまには「痛い検査」というイメージがあると思います。
当クリニックではより痛みの少ないサラサラの造影剤を使用し、超音波で調べます。
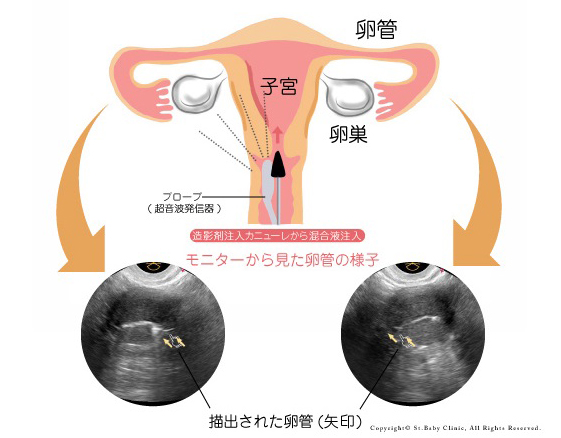
最初から体外受精、顕微授精を考えておられる患者さまは、必ずしも受けなくても大丈夫です。
結果により方針が決まります。
卵管造影後の治療方針について
これまでの病歴、奥様の年齢なども考慮し、タイミング療法や人工授精の治療をおすすめします。
通水治療を行った後に、再び卵管造影を再度行ないます。
その結果により方針が決まります。
体外受精での治療をおすすめいたします。
タイミング療法
対象となる患者さま
タイミング療法の治療方法
超音波で卵胞を確認し、尿、血液を測定するなどして排卵日を分析し、それに合わせて性交渉を行います。
卵巣の状態、月経周期などを考慮して、薬を全く使用しない場合と軽い内服薬を飲んで頂くかもしれません。
より自然な方法ですが、性交渉後に受精、着床を確認する事はできませんので妊娠率はそれほど高くはありません。
そのため5~6回のタイミング療法で結果を得られないときは、不妊治療のステップアップを考えましょう。
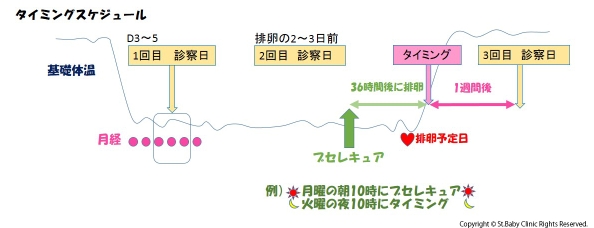
タイミング療法の治療スケジュール
この時超音波を行い、前の周期のたまごが残っていないかどうか、新しいたまごが発育するかどうかをチェックします。
また、必要があれば採血(FSH、LH、E2)をおこない、この周期にうまく卵が出てくるような環境になっているかどうか調べます。
これらの検査によって、どのような方法でタイミングを合わせていくか、不妊治療のプランを立てます。
一回の月経に約20個の卵胞が発育し、D7くらいで通常は1個だけ大きい卵胞が出てきます。これを主席卵胞と言います。
月経周期は女性によって違うので、ここは患者様の排卵に合わせて、調節します。
超音波でたまごがうまく育っているかどうかを調べ、必要があれば採血(E2、LH)をおこない、たまごの成熟度とでてくる日を予測します。
十分たまごが成熟しているようでしたら、鼻スプレー、注射などで排卵を促します。
超音波で確実に卵が出てきているかどうか、後にきれいな黄体になっているかどうかを調べます。
採血をして、内膜が着床出来るようになっているかどうかを調べます。
人工授精
対象となる患者さま
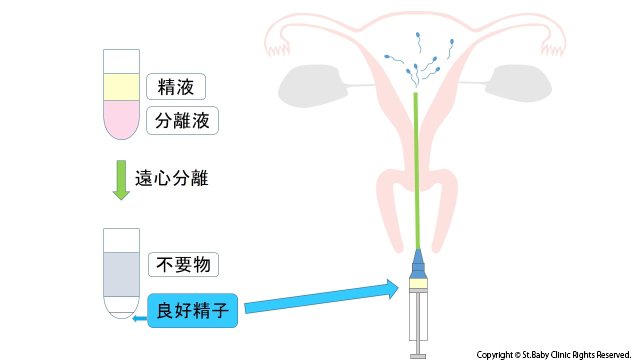
セントベビークリニックの人工授精の治療方法
人工授精という言葉でなにか非常に人工的な妊娠法であるかのように誤解されるかもしれません。
実際には精子を選別し、子宮腔内へ入れてあげる不妊治療の方法です。
あとは一般的なタイミング法とそれほど変わりません。
子宮は子宮体部と頸管の2部位からなります。
頸管は子宮の入り口に当たりますが、いつもはばい菌などが入らないように頸管粘液がバリアとなって感染などを防いでいます。
それが排卵直前になると性質が変わり、精子のみが通れるようになるのです。
排卵日に透明な良く伸びる水っぽいおりものが出るのはそのためです。
ただし、頸管粘液が変化しなかったり、抗精子抗体などがあると、精子は頸管粘液のバリアを超えられずに子宮の中に入ることが出来ません。
このような方は、人工授精を行い子宮の中に確実に精子を入れてやり、妊娠が期待できます。
当クリニックではパーコール法により精子を遠心分離して、活発に動いているもののみを選別して子宮に注入します。
また精液には雑菌がかなり含まれていますが、この操作によって、それらが除去されます。
また精液には、子宮を収縮させる作用をもつプロスタグランジンという物質がふくまれていますがそれらも除去されます。
通常のタイミング法の場合、膣の中に射精された精子のうち、子宮内腔にたどり着くのはその数パーセントにすぎません。
軽度の男性不妊の場合、人工授精によって元気な精子を確実に子宮内腔に入れてやり、妊娠が期待できます。
当クリニックまで2時間以内に来られる方は、ご自宅で精子を採取して奥様がお持ち頂いても通常は精子に劣化は生じません。
ただし、事前にご主人の感染症の検査を済ませておきましょう。
不育症
不育症の原因
流産の原因としては、最も一般的なものです。流産症例のだいたい90%がこのケースです。
38歳以上になると次第にこの原因による流産の可能性が増えてきます。
多くの方は、ご両親の染色体に異常のない場合が殆どです。
染色体異常は治療の方法がありませんので、手術により次回の妊娠を期待します。
何度も反復する方は、ご夫婦のどちらかに染色体異常をお持ちの可能性もあるので、ご夫婦の染色体の検査が必要です。
流産の1つのファクターとして、胎盤に血液を供給する細い血管の中で血液が凝固して血流の障害を起こすことにより胎児が発育できなくなります。
治療としては低用量アスピリンの内服、ヘパリンの皮下注射で、血液を固まりにくくする事が行われています。
血液の検査結果から「抗リン脂質抗体症候群」が疑われるときには妊娠前よりこれらの療法を行います。
また、はっきりとした異常値がないにもかかわらず流産を繰り返す例もあります。
そのような場合も、患者さまの希望を聞いた上で「低用量のアスピリン」を内服していただきます。
漢方薬としては「柴苓湯」が効果的です。
不育症の治療
抗核抗体、抗CL・B2GPI複合体抗体、ループスアンチコアグラント、抗カルジオリピン抗体(IgG・IgM)自費)
抗フォスファチジ ルエタノールアミン抗体(IgG・IgM)自費)、抗フォスファチジルセリン抗体(IgG・IgM)自費)
aPTT、PT、第XII因子活性、proteinC、proteins、抗DNA抗体、抗SS-A/RO抗体、AT-Ⅲなどがあります。
排卵後に黄体がうまくできず、黄体ホルモンが上昇しません。
黄体ホルモンにより着床が維持されるので、黄体ホルモン低下により妊娠が継続できません。
こういった時には黄体ホルモンの内服を行い、黄体ホルモンを補充します。
このようなケースに関しては適切な抗菌物質を投与します。
妊娠中期にシロッカー式手術など、子宮頚管縫縮術を行います。
これらの原因で流産をすることは稀ですが場合によっては手術が必要です。
内科的に血糖のコントロールをします。
症状の発現、内科受診によってすでに判っていることが殆どです。
薬の内服によって、甲状腺の機能をコントロールします。
遺伝子疾患の形式、精子と卵子の組み合わせによっては、正常の染色体の胚ができる例もあり得ますのでまったく妊娠をあきらめてしまう必要はありません。
流産手術時に組織を採取して、染色体検査を行います。
流産で最も多いファクターは、胎児の染色体異常なのですが、その殆どはご夫婦の染色体には異常は見られません。
その場合は偶発的に起こった流産ですから、治療は不必要です。
また、女性が高齢になると、胎児の染色体異常による流産は増加します。